Έχω Οσφυαλγία! Τι μπορώ να κάνω;
Η Οσφυαλγία είναι μια από τις πιο κοινές χρόνιες ασθένειες. Ωστόσο, οι περισσότεροι ασθενείς διαγιγνώσκονται λανθασμένα και η συνήθης φαρμακευτική θεραπεία είναι σε μεγάλο βαθμό αναποτελεσματική. Η κατάλληλη άσκηση, οι εναλλακτικές θεραπείες και η ψυχοθεραπευτική υποστήριξη θεωρούνται οι καλύτερες θεραπευτικές επιλογές.
Οσφυαλγία – μείζον ιατρικό πρόβλημα
Η χρόνια Οσφυαλγία μπορεί να είναι τρομακτική. Εργαζόμουν σε μια κλινική μυοσκελετικής αποκατάστασης για αρκετά χρόνια και γνωρίζω τον πόνο των ανθρώπων που παλεύουν τις μέρες και τις νύχτες τους χωρίς ποιότητα ζωής. Η Οσφυαλγία είναι η πιο κοινή αιτία απώλειας παραγωγικότητας παγκοσμίως. [1] Επομένως, η πάθηση αυτή δεν αποτελεί μόνο μείζον πρόβλημα για τους ασθενείς, αλλά και τεράστιο βάρος για τις οικογένειές τους και το σύστημα υγειονομικής περίθαλψης στο σύνολό του.
Υπολογίζεται ότι σε ποσοστό έως και 10% των ατόμων με Οσφυαλγία, ο πόνος γίνεται χρόνιος. [2] Ο κίνδυνος αυτός είναι ιδιαίτερα υψηλός εάν ο πόνος διαρκεί περισσότερο από 12 εβδομάδες.[3] Επομένως, είναι σημαντικό να λαμβάνεται σοβαρά η Οσφυαλγία και να αντιμετωπίζεται κατάλληλα.
Αλλά παρόλο που το πρόβλημα είναι τόσο σημαντικό, η Οσφυαλγία δεν κατανοείται αρκετά στον ιατρικό κόσμο. Περίπου το 85% των ασθενών με Οσφυαλγία δεν μπορεί να διαγνωστεί οριστικά. [4] Ή πιο σωστά, παρόλο που γίνεται διάγνωση, αυτή είναι συνήθως λανθασμένη.[5] Ένας από τους λόγους είναι ότι η διάγνωση γίνεται συνήθως με βάση τις λεγόμενες απεικονιστικές διαδικασίες (ακτινογραφία, αξονική τομογραφία, μαγνητική τομογραφία). Ωστόσο, η πληροφοριακή τους αξία είναι εντελώς υπερεκτιμημένη. Η σωστή διάγνωση της Οσφυαλγίας βασίζεται περισσότερο στο ιατρικό ιστορικό και την κλινική εξέταση του ασθενούς. Καθώς αυτό πολύ συχνά δεν γίνεται ή δεν γίνεται επαρκώς, οι ασθενείς με Οσφυαλγία έχουν τακτικά μιαν εντελώς λανθασμένη ιδέα για το τι τους συμβαίνει. [6]
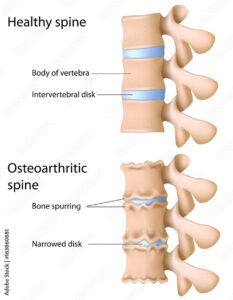
Διάγνωση του πόνου στην μέση
1. Τι προκαλεί πόνο στην μέση;
Έχω δει εκατοντάδες ακτινογραφίες όπου η εικόνα δεν είχε καμία απολύτως σχέση με τα συμπτώματα του ατόμου. Μερικοί άνθρωποι έχουν μια τέλεια ακτινογραφία και τρομερό πόνο. Άλλοι όμως, με τρομακτικές οστεοαρθριτικές αλλαγές, έχουν μόνο ήπια ή καθόλου προβλήματα. Αυτό σημαίνει ότι η ακτινογραφία συνήθως παρέχει μόνο πρόσθετες πληροφορίες. Μερικές φορές μπορεί να επιβεβαιώσει ή να διαψεύσει μια κλινική διάγνωση. Ωστόσο, οι αλλαγές που παρατηρούνται στην ακτινογραφία σπάνια είναι επαρκείς για τη διάγνωση.
Το ίδιο ισχύει και για τις αξονικές και μαγνητικές τομογραφίες που δείχνουν μια δισκοκήλη (μετατόπιση δίσκου), μια στένωση ή οτιδήποτε άλλο.
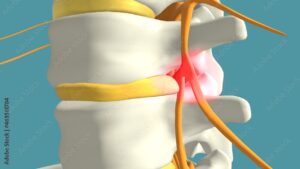
Σχεδόν κάθε κάπως μεγαλύτερος άνθρωπος έχει μια δισκοκήλη, συχνά και οι πιο νέοι. Στις περισσότερες περιπτώσεις, αυτό δεν σημαίνει πολλά. Με άλλα λόγια, μια κήλη συχνά εντοπίζεται στη μαγνητική τομογραφία χωρίς να προκαλεί κανένα σύμπτωμα. Σε άλλες περιπτώσεις, οι ασθενείς μπορεί να έχουν συμπτώματα, αλλά αυτά δεν σχετίζονται με την κήλη. Για παράδειγμα, η δισκοκήλη μπορεί να βρίσκεται στη δεξιά πλευρά, αλλά τα συμπτώματα είναι στην αριστερή πλευρά. Ή η δισκοκήλη επηρεάζει το νεύρο Ο5/Ι1, τα συμπτώματα δείχνουν πρόβλημα του νεύρου Ο4/Ο5 ή τα συμπτώματα δεν ταιριάζουν καθόλου με μια δισκοκήλη. Αυτό σημαίνει ότι εάν μια μαγνητική τομογραφία διαγνώσει μια κήλη, τίποτα δεν είναι ακόμη γνωστό. Το πιθανότερο είναι ότι υπάρχει ένα διαφορετικό πρόβλημα που προκαλεί την Οσφυαλγία. Η δισκοκήλη ως αιτία του πόνου στην μέση είναι ίσως η πιο συχνή λανθασμένη διάγνωση στην ορθοπεδική.
Περιστασιακά, ένα ηλεκτρομυογράφημα βοηθά στην επιβεβαίωση της διάγνωσης μιας λειτουργικής δισκοκήλης.
Υπάρχουν πολλές άλλες αιτίες της Οσφυαλγίας. [7] Οι ακτινογραφίες ή οι μαγνητικές τομογραφίες αποκαλύπτουν συχνά σπονδυλολίσθηση, σπονδυλική στένωση ή κατάγματα. Αυτά μπορεί να ευθύνονται για τον πόνο. αλλά όχι συχνά. Σε μερικές περιπτώσεις παρατηρούνται αλλαγές στην ιερολαγόνια άρθρωση. Εάν όμως δεν παρουσιάζουν τον τυπικό πόνο, πρόκειται συνήθως για ένα ασήμαντο τυχαίο εύρημα.
Η κατάσταση είναι κάπως πιο περίπλοκη στις μεσοσπονδύλιες αρθρώσεις (ή ζυγοαποφυσιακές αρθρώσεις). Πρόκειται για τις αρθρώσεις που συνδέουν τους σπονδύλους. Οι ζυγοαποφυσιακές αρθρώσεις μπορούν να προκαλέσουν πολλά προβλήματα και συχνά είναι η αιτία της Οσφυαλγίας. Υπάρχουν πολλές πληροφορίες σχετικά με αυτό στο διαδίκτυο (Σύνδρομο Ζυγοαποφυσιακών Αρθρώσεων).
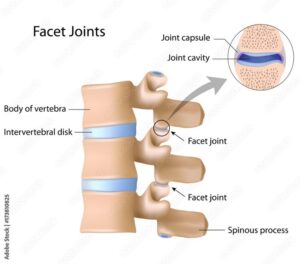
Ωστόσο, οι ζυγοαποφυσιακές αρθρώσεις εμφανίζονται συνήθως φυσιολογικές σε μιαν ακτινογραφία, αξονική ή μαγνητική τομογραφία, ακόμη και αν αποτελούν την αιτία του συνδρόμου πόνου. Εάν σε μια τέτοια περίπτωση βρεθεί μια μικρή κήλη στην αξονική ή στη μαγνητική τομογραφία, αυτή θα θεωρηθεί συνήθως υπεύθυνη για τα συμπτώματα και όχι οι μεσοσπονδύλιες αρθρώσεις. Αυτό είναι ένα τυπικό παράδειγμα για το πώς συμβαίνουν λανθασμένες διαγνώσεις. Φυσικά, οι ασθενείς αυτοί λαμβάνουν λανθασμένη θεραπεία. Σχεδόν όλοι γνωρίζουν γνωστούς ή φίλους των οποίων ο έντονος πόνος στη μέση, που διαρκούσε εβδομάδες ή μήνες, απλά εξαφανίστηκε ως αποτέλεσμα της χειροπρακτικής κινητοποίησης. Αυτό είναι τυπικό για ένα Σύνδρομο Ζυγοαποφυσιακών Αρθρώσεων.
Οι μυοπεριτονιακές δομές μπορεί να είναι υπεύθυνες για τον πόνο στη μέση. Οι πιο γνωστές είναι το Σύνδρομο του Απιοειδούς Μυός και το Σύνδρομο Λαγονοψοΐτη. Αλλά και πολλές άλλες δομές και μύες στο κάτω μέρος της μέσης μπορούν επίσης να επηρεαστούν και να προκαλέσουν σημαντικό πόνο.
Ακόμη και μια φλεγμονή εσωτερικών οργάνων μπορεί να προκαλέσει πόνο στην μέση. Κάθε όργανο έχει μια συγκεκριμένη περιοχή στην μέση και πλάτη που μπορεί να γίνει επώδυνη σε περίπτωση φλεγμονής. Αυτές είναι οι λεγόμενες ζώνες Ηead ή ζώνες MacKenzie.
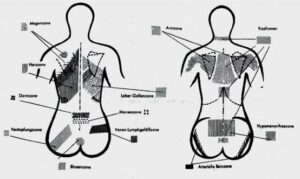
Επιπλέον, οι ψυχοσωματικές διεργασίες είναι πολύ συχνά υπεύθυνες για την Οσφυαλγία. [8] Κάποιοι έμπειροι ορθοπεδικοί υποστηρίζουν ότι κανείς με χρόνιο πόνο στην μέση δεν πρέπει να αντιμετωπίζεται χωρίς λεπτομερές ψυχολογικό ιστορικό και ψυχομετρικά τεστ.[9]
Ορισμένοι ειδικοί είναι μάλιστα της γνώμης ότι η Οσφυαλγία δεν προκαλείται σχεδόν ποτέ από δομικές αλλαγές, αλλά είναι σχεδόν πάντα ψυχοσωματική.
Όλα αυτά σημαίνουν ότι η Οσφυαλγία δεν αποτελεί οριστική διάγνωση, αλλά, όπως υποδηλώνει και το όνομά της, είναι μια εντόπιση του πόνου. Ο όρος περιλαμβάνει εντελώς διαφορετικούς παθοφυσιολογικούς μηχανισμούς.[10]
Η διαγνωστική διαδικασία για την Οσφυαλγία
Είχα έναν ασθενή που μπορούσε να περπατήσει μόνο λίγα μέτρα λόγω πόνου στο ένα πόδι. Είχε κήλη στην οσφυϊκή περιοχή, για την οποία είχε υποβληθεί σε ανεπιτυχή θεραπεία επί αρκετούς μήνες. Μετά από λεπτομερή περιγραφή των συμπτωμάτων ήταν σαφές ότι τα παράπονά του δεν μπορούσαν να είναι αποτέλεσμα κήλης. Προφανώς είχε αγγειακή απόφραξη στο αριστερό κάτω πόδι του. Μετά την κατάλληλη χειρουργική επέμβαση των αρτηριών του, απαλλάχθηκε από τα συμπτώματα. Αυτό είναι ένα ακραίο παράδειγμα για το πώς ένα λεπτομερές ιατρικό ιστορικό μπορεί ήδη να καταστήσει πιθανή μια συγκεκριμένη διάγνωση. Μερικές φορές είναι τα σωματικά ευρήματα που οδηγούν στην οριστική διάγνωση. Ενίοτε, απαιτούνται αξονικές ή μαγνητικές τομογραφίες. Αλλά αυτές είναι συχνά περιττές. Το σύστημα υγειονομικής περίθαλψης θα ήταν πολύ φθηνότερο και καλύτερο αν δεν βασιζόμασταν τόσο πολύ στα μηχανήματα, αλλά δίναμε μεγαλύτερη έμφαση στην κλινική διάγνωση. Η παλαιά διαγνωστική ακολουθία θα πρέπει να ισχύει ιδίως για την Οσφυαλγία: Πρώτα το ιατρικό ιστορικό, μετά η φυσική εξέταση (ευρήματα) και μόνο μετά οι ειδικές εξετάσεις.
Οι ασθενείς συνήθως έρχονται σε μένα με μια διάγνωση. «Έχω κήλη». Τοποθετούν μιαν αξονική ή μαγνητική τομογραφία στο γραφείο μου και περιμένουν να την κοιτάξω και να τους απαντήσω: «Αχά. Πολύ καλά. Παρακαλώ πάρτε το ακόλουθο φάρμακο και κάντε αυτή την άσκηση!» Μετά από 10 λεπτά το αργότερο, μια τέτοια διαβούλευση θα τελείωνε. Αλλά αυτό δεν ισχύει. Οι ασθενείς συνήθως μπερδεύονται στην αρχή αν δεν ενδιαφέρομαι για τη μαγνητική τους τομογραφία. Τους ζητώ να περιγράψουν λεπτομερώς τα συμπτώματά τους και πώς προέκυψε η πάθηση. Δεν πρέπει να χρησιμοποιούν τεχνικούς όρους ή διαγνώσεις (π.χ. κήλη, νευρική βλάβη, σπονδυλική στένωση). Στη συνέχεια ρωτώ για το υπόλοιπο ιατρικό ιστορικό του ασθενούς, τη σωματική δραστηριότητα, τις συνήθειες ύπνου, τη διατροφή, τη λειτουργία του νευρικού συστήματος και τους ψυχολογικούς παράγοντες. Όλα αυτά είναι σημαντικά για την κατανόηση της νόσου. Είναι απαραίτητο να κατανοήσουμε τους πιθανούς λόγους που προκαλούν τον πόνο. Αλλά είναι επίσης απαραίτητο για την καλύτερη εκτίμηση των θεραπευτικών δυνατοτήτων, δηλαδή της ικανότητας αυτοθεραπείας.
Φαρμακευτική αγωγή για την Οσφυαλγία
Στις περισσότερες περιπτώσεις, η Οσφυαλγία αντιμετωπίζεται αρχικά με φαρμακευτική αγωγή. Ωστόσο, η φαρμακευτική αγωγή συνήθως βοηθά ελάχιστα ή καθόλου. Βέβαια, υπάρχουν πολλοί ασθενείς που παίρνουν ένα φάρμακο και αισθάνονται καλύτερα μετά από μικρό ή μεγαλύτερο χρονικό διάστημα. Ωστόσο, οι μελέτες δείχνουν ότι ο πόνος συνήθως εξαφανίζεται εξίσου γρήγορα και χωρίς φάρμακα. Ένα πρόβλημα με τη φαρμακευτική αγωγή είναι επομένως, ότι μπορεί να έχει σημαντικές παρενέργειες, χωρίς να βοηθάει πραγματικά. Ένα πολύ μεγαλύτερο πρόβλημα, ωστόσο, είναι ότι η φαρμακευτική αγωγή μπορεί να παρατείνει τον πόνο και να συμβάλει στο να γίνει ο πόνος χρόνιος. Είναι σημαντικό να το κατανοήσουμε αυτό. Μόνο τότε μπορούν οι ασθενείς να αποφασίσουν για την καλύτερη θεραπευτική στρατηγική.
Φαρμακευτική αγωγή: βοηθά βραχυπρόθεσμα – βλάπτει μακροπρόθεσμα
Στις περισσότερες περιπτώσεις Οσφυαλγίας, υπάρχει μια τοπική φλεγμονή. Δεν είναι τόσο το συμπιεσμένο νεύρο, η τριβή της άρθρωσης ή ο σφιγμένος μυς που προκαλεί τον πόνο. Είναι η φλεγμονή που πονάει. Ωστόσο, η φλεγμονή δεν είναι μια παρενέργεια ή ένα αυθαίρετο βασανιστήριο του σώματος. Η φλεγμονή είναι ένας μηχανισμός που έχει ως σκοπό την επίλυση ενός προβλήματος. Αυτό σημαίνει ότι υπάρχει ένα πρόβλημα και το σώμα προσπαθεί να το λύσει.
Εάν ο πόνος καταστέλλεται, το πρόβλημα παραμένει. Τα προσβεβλημένα οστά, οι χόνδροι, οι περιτονίες, οι μύες ή οι τένοντες υποβάλλονται σε μεγαλύτερη καταπόνηση από ό,τι τους κάνει καλό. Αυτό μπορεί να επιδεινώσει το πρόβλημα και ο πόνος να γίνει χρόνιος. Επιπλέον, η καταστολή της φλεγμονής εμποδίζει το σώμα να πραγματοποιήσει σωστά τη διαδικασία επούλωσης. Υπάρχει μια κλασική μελέτη γι’ αυτό.
Ασθενείς με επικονδυλίτιδα (αγκώνας του τένις) χωρίστηκαν σε τρεις ομάδες. Στην πρώτη ομάδα, οι ασθενείς έλαβαν ένεση κορτιζόνης, του καλύτερου αντιφλεγμονώδους παράγοντα που γνωρίζουμε. Η δεύτερη ομάδα υποβλήθηκε σε φυσιοθεραπεία και μια τρίτη ομάδα δεν έλαβε καθόλου θεραπεία. Μετά από σύντομο χρονικό διάστημα, οι ασθενείς στην ομάδα της κορτιζόνης είχαν τα καλύτερα αποτελέσματα, δηλαδή τα λιγότερα παράπονα. Μετά από ένα χρόνο, ωστόσο, οι ασθενείς με κορτιζόνη ήταν στη χειρότερη κατάσταση, σημαντικά χειρότερη από τους ασθενείς που δεν είχαν λάβει καθόλου θεραπεία.[11]
Αυτό σημαίνει ότι αυτό που βοηθά βραχυπρόθεσμα μπορεί να προκαλέσει σημαντική βλάβη μακροπρόθεσμα.
Δεν έχει σημασία αν η φλεγμονή καταστέλλεται από την κορτιζόνη. Τα αντιφλεγμονώδη φάρμακα μπορεί να κάνουν το ίδιο. Για παράδειγμα, καθυστερούν τη διαδικασία επούλωσης μετά από επεμβάσεις στους τένοντες. [12]
Αλλά το πιο γνωστό παράδειγμα είναι το κρύο. Το κρύο καταστέλλει τη φλεγμονή και έτσι ανακουφίζει τον πόνο. Για μεγάλο χρονικό διάστημα, το κρύο ήταν επομένως πολύ δημοφιλές στη θεραπεία του πόνου, ιδίως στον αθλητισμό. Όμως το κρύο μειώνει τις αυτοθεραπευτικές δυνάμεις του οργανισμού. Έχει παρατηρηθεί ότι η συχνή χρήση του κρύου οδηγεί σε μεγαλύτερους χρόνους ανάρρωσης και σε μεγαλύτερη ευαισθησία για τραυματισμούς, ιδίως στον αθλητισμό. [13] Πιθανώς, το κρύο συμβάλλει επίσης στο να γίνει ο πόνος χρόνιος.
Ποια φάρμακα χρησιμοποιούνται;
α) Η παρακεταμόλη (Depon) είναι αναποτελεσματική για τον πόνο στην μέση. [14]
β) Τα (μη στεροειδή) αντιφλεγμονώδη φάρμακα λειτουργούν λίγο, αλλά η επίδρασή τους δεν είναι εντυπωσιακή. [15] Ο συνδυασμός παρακεταμόλης και μη στεροειδών αντιφλεγμονωδών φαρμάκων φαίνεται να ανακουφίζει κάπως την Οσφυαλγία. [16] Ως εκ τούτου, αυτός ο συνδυασμός αποτελεί συχνά την καθιερωμένη θεραπεία. Ωστόσο, αυτή η θεραπεία έχει δύο σημαντικά μειονεκτήματα. Πρώτον, οι παρενέργειες είναι μερικές φορές σημαντικές, ιδίως με παρατεταμένη θεραπεία. Δεύτερον, όπως θα περίμενε κανείς, η θεραπεία αυτή οδηγεί σε μεγαλύτερη διάρκεια του πόνου και ευκολότερα σε χρόνια προβλήματα.[17]
γ) Η κορτιζόνη χρησιμοποιείται επίσης συνήθως για τη θεραπεία του πόνου στην μέση, είτε ως ένεση είτε ως θεραπεία από το στόμα. Ωστόσο, αυτή η θεραπεία δεν είναι πολύ αποτελεσματική[18] και έχει σημαντικές παρενέργειες. Όπως και με την επικονδυλίτιδα, είναι επίσης πιθανό να συμβάλει στη χρονιότητα.
δ) Η χρήση μυοχαλαρωτικών είναι ευρέως διαδεδομένη στη θεραπευτική πρακτική. Η ιατρική βιβλιογραφία τους αποδίδει κάποια αποτελεσματικότητα,[19] αλλά προσωπικά δεν το έχω παρατηρήσει ποτέ.
ε) Τα οπιοειδή είναι ένα φάρμακο που βοηθά τουλάχιστον βραχυπρόθεσμα. [20] Μπορούν να προσφέρουν ανακούφιση για τον οξύ, πολύ έντονο πόνο, εάν οι άλλες θεραπείες είναι ανεπιτυχείς, [21] αλλά δεν έχουν σημαντική επίδραση μακροπρόθεσμα. [22] Σε χρόνιες καταστάσεις, οδηγούν επίσης εύκολα σε εθισμό. Δεδομένου ότι οι χρόνιες διαταραχές του πόνου γίνονται όλο και πιο συχνές (στην Ευρώπη, περίπου το 20% του πληθυσμού πάσχει από αυτές [23]), τα οπιοειδή χρησιμοποιούνται επίσης όλο και συχνότερα. Στις ΗΠΑ, οι οποίες είναι, όπως πάντα, μπροστά σε αυτό, ο αριθμός των εξαρτημένων είναι ήδη τόσο υψηλός που γίνεται λόγος για κρίση των οπιοειδών.[24] Τα οπιοειδή θα πρέπει επομένως να θεωρούνται μόνο ως έσχατη λύση.
στ) Τα αγχολυτικά φάρμακα συνταγογραφούνται συχνά για τον πόνο στην μέση. Φαίνεται ότι βοηθούν σε ένα μικρό ποσοστό ασθενών. [25] Αυτοί είναι πιθανότατα εκείνοι στους οποίους οι ψυχοσωματικές διεργασίες παίζουν σημαντικό ρόλο. Ωστόσο, αυτό δεν σημαίνει ότι σε όλους τους ασθενείς πρέπει να χορηγούνται αγχολυτικά. Ούτε σημαίνει ότι τα αγχολυτικά είναι η καλύτερη θεραπεία για αυτούς τους ασθενείς. Άλλες θεραπευτικές στρατηγικές θα ήταν προτιμότερες σε αυτές τις περιπτώσεις. Είναι ενδιαφέρον ότι ένα μικρό ποσοστό ασθενών με οστεοαρθρίτιδα ωφελείται επίσης από τα αγχολυτικά. [26]
Η επίσημη σύσταση για τη φαρμακευτική αγωγή στη θεραπεία της (μη ειδικής) Οσφυαλγίας είναι επομένως ότι τα αναλγητικά πρέπει να χρησιμοποιούνται πολύ προσεκτικά. [27]
Προκειμένου να αποφευχθεί η χρονικοποίηση και να περιοριστούν οι περιττές παρενέργειες, η θεραπεία δεν θα πρέπει αρχικά να περιλαμβάνει φαρμακευτική αγωγή. Ο υγιεινός τρόπος ζωής είναι ο κύριος πυλώνας στην αντιμετώπιση της Οσφυαλγίας.[28] Αυτό αντικατοπτρίζεται, για παράδειγμα, στις κατευθυντήριες οδηγίες της Αμερικανικής Ιατρικής Ένωσης (Recommendations, Clinical Practice Guideline From the American College of Physicians).
Τι μπορεί να γίνει λοιπόν;
Όπως σε όλες τις μυοσκελετικές παθήσεις, η κίνηση και οι ειδικές ασκήσεις είναι πρωταρχικής σημασίας.[29] Υπάρχουν πολλές θεραπευτικές μέθοδοι που χρησιμοποιούν την κίνηση, καθεμία από τις οποίες έχει διαφορετικούς στόχους και πρέπει να επιλέγεται ανάλογα με την κατάσταση του ασθενούς. [30] Συχνά αρκεί απλώς να συνεχίσουν οι ασθενείς να κινούνται ή να ξεκινήσουν να κινούνται, εξ αρχής. Η ανάπαυση είναι συνήθως κακή. Ωστόσο, η λανθασμένη κίνηση ή η λανθασμένη θεραπευτική άσκηση μπορεί να αυξήσει το πρόβλημα, για παράδειγμα η προπόνηση δύναμης για πολύ σφιγμένους μύες ή για την τενοντίτιδα. Δηλαδή, είναι σημαντικό να συνεχίσετε να κινείστε, αλλά πρέπει να αποφεύγετε την υπερπροσπάθεια.
Αν και η γιόγκα και το πιλάτες μπορεί να είναι χρήσιμες, κάποιες φορές οδηγούν σε υπερκόπωση του μυοσκελετικού συστήματος. Επομένως, μπορεί να είναι σκόπιμο να ξεκινήσετε με πιο ήπιες μορφές άσκησης, όπως το Feldenkrais ή το Tai Chi.
Το μασάζ μπορεί να είναι πολύ χρήσιμο. Ωστόσο, πρέπει να ενσωματωθεί σε μια ευρύτερη θεραπευτική στρατηγική. Το να κάνει κανείς απλώς ένα μασάζ είναι μάλλον άχρηστο. [31]
Το ίδιο ισχύει και για τη φυσιοθεραπεία. Πρέπει να έχει σαφείς στόχους και να υποστηρίζει ορισμένες λειτουργίες του ασθενούς. Η τυποποιημένη φυσιοθεραπεία, όπως συχνά γίνεται με μηχανήματα, τείνει να είναι αναποτελεσματική στην οσφυαλγία.[32]
Η θερμότητα είναι συνήθως χρήσιμη. Ένα απλό θερμαντικό μαξιλάρι είναι αρκετό σε ορισμένες περιπτώσεις. Τα ιλυώδη υλικά (όπως η λάσπη) έχουν καλύτερο αποτέλεσμα. Προσωπικά μου αρέσει να χρησιμοποιώ ζεστό αλλά όχι πολύ ζεστό πουρέ πατάτας. Η ζεστή άμμος είναι μια καλή εναλλακτική λύση.
Το κρύο βοηθά βραχυπρόθεσμα, αλλά μακροπρόθεσμα είναι επιβλαβές. Ωστόσο, μπορεί να είναι χρήσιμο σε ένα ειδικό πρόγραμμα άσκησης, ειδικά αν εμπλέκονται ρευματικές διεργασίες.
Η λουτροθεραπεία πραγματοποιείται σε ειδικά κέντρα και χρησιμοποιεί διάφορα θεραπευτικά μέσα από νερό μέχρι ιλυώδη υλικά. Άλλοι σημαντικοί θεραπευτικοί παράγοντες στη λουτροθεραπεία είναι η γενική ενεργοποίηση και η μείωση του στρες.
Η αντιμετώπιση του πόνου στη μέση (και σχεδόν όλων των μυοσκελετικών διαταραχών) αποτελεί πεδίο εφαρμογής των εναλλακτικών θεραπευτικών μεθόδων. Η ομοιοπαθητική[33] και ο βελονισμός, [34] για να αναφέρουμε μόνο δύο, είναι συνήθως εξίσου αποτελεσματικές με τις συμβατικές θεραπείες, αλλά έχουν σημαντικά λιγότερες παρενέργειες και δεν οδηγούν σε χρονιότητα.
Τα ψυχοθεραπευτικά μέτρα είναι συνήθως απαραίτητα για τον χρόνιο πόνο. Η αντιμετώπιση των αγχωτικών καταστάσεων είναι ένας από τους στόχους. Η αυτοδιαχείριση (συμπεριλαμβανομένων των γνώσεων και των δεξιοτήτων για τη διαχείριση του πόνου), έχει αποδειχθεί ότι είναι η καλύτερη στρατηγική για
μακροπρόθεσμη βελτίωση της Οσφυαλγίας. [35] Μερικές φορές είναι σημαντικό να επιλύονται εσωτερικές συγκρούσεις και να ξεπερνιούνται λανθασμένοι τρόποι συμπεριφοράς. Τα ψυχοθεραπευτικά μέτρα λειτουργούν καλύτερα σε συνδυασμό με διάφορα φυσιοθεραπευτικά μέτρα [36] και αλλαγή του τρόπου ζωής. [37]
[1] Hayden JA, Ellis J, Ogilvie R, Malmivaara A, van Tulder MW. Exercise therapy for chronic low back pain. Cochrane Database Syst Rev. 2021 Sep 28;9(9):CD009790. doi: 10.1002/14651858.CD009790.pub2. PMID: 34580864; PMCID: PMC8477273.
[2] Meucci RD, Fassa AG, Faria NM. Prevalence of chronic low back pain: systematic review. Rev Saude Publica. 2015;49:1. doi: 10.1590/S0034-8910.2015049005874. Epub 2015 Oct 20. PMID: 26487293; PMCID: PMC4603263.
[3] Wallwork SB, Braithwaite FA, O’Keeffe M, Travers MJ, Summers SJ, Lange B, Hince DA, Costa LOP, Menezes Costa LDC, Chiera B, Moseley GL. The clinical course of acute, subacute and persistent low back pain: a systematic review and meta-analysis. CMAJ. 2024 Jan 21;196(2):E29-E46. doi: 10.1503/cmaj.230542. PMID: 38253366; PMCID: PMC10805138.
[4] Salvioli S, Pozzi A, Testa M. Movement Control Impairment and Low Back Pain: State of the Art of Diagnostic Framing. Medicina (Kaunas). 2019 Aug 29;55(9):548. doi: 10.3390/medicina55090548. PMID: 31470684; PMCID: PMC6780849.
[5] Tawa N, Rhoda A, Diener I. Accuracy of clinical neurological examination in diagnosing lumbo-sacral radiculopathy: a systematic literature review. BMC Musculoskelet Disord. 2017 Feb 23;18(1):93. doi: 10.1186/s12891-016-1383-2. PMID: 28231784; PMCID: PMC5324296.
[6] Petersen T, Laslett M, Juhl C. Clinical classification in low back pain: best-evidence diagnostic rules based on systematic reviews. BMC Musculoskelet Disord. 2017 May 12;18(1):188. doi: 10.1186/s12891-017-1549-6. PMID: 28499364; PMCID: PMC5429540.
[7] Petersen T, Laslett M, Juhl C. Clinical classification in low back pain: best-evidence diagnostic rules based on systematic reviews. BMC Musculoskelet Disord. 2017 May 12;18(1):188. doi: 10.1186/s12891-017-1549-6. PMID: 28499364; PMCID: PMC5429540.
[8] Šmite, D., & Ancāne, G. (2010). Psychosomatic aspects of chronic low back pain syndrome. In Proceedings of the Latvian Academy of Sciences. Section B. Natural, Exact, and Applied Sciences. (Vol. 64, No. 5-6, pp. 202-208).
MIRZAMANI, B. S., Sadidi, A., & Sahrai, J. (2003). Psychological aspects of low back pain.
[9] Die wahre Ursache von chronischen Rückenschmerzen finden – Schmerzexperte gibt Tipps für die Spurensuche in der Praxis – Medscape – 29. Feb 2024.
https://deutsch.medscape.com/artikelansicht/4913476?ecd=WNL_mdplsfeat_240229_mscpedit_de_etid6343182&uac=290363HR&impID=6343182#vp_1
[10] How Much Pain Is in the Mind? This Doctor Thinks the Answer Is, Most – Medscape – Aug 14, 2023.
[11] Smidt N, van der Windt DAWM, Assendelft WJJ, Devillé WLJM, Korthals-de Bos IBC, Bouter LM (2002): Corticosteroid injections, physiotherapy, or a wait-and-see policy for lateral epicondylitis: a randomised controlled trial. Lancet 359: 657-62
Bisset L, Beller E, Jull G, Brooks P, Darnell R, Vicenzino B (2006): Mobilisation with movement and exercise, corticosteroid injection, or wait and see for tennis elbow: randomised trial, BMJ 333: 939
[12] Cohen DB, Kawamura S, Ehteshami JR, Rodeo SA. Indomethacin and celecoxib impair rotator cuff tendon-to-bone healing. Am J Sports Med. 2006 Mar;34(3):362-9. doi: 10.1177/0363546505280428. Epub 2005 Oct 6. PMID: 16210573.
[13] Kawashima M, Kawanishi N, Tominaga T, Suzuki K, Miyazaki A, Nagata I, Miyoshi M, Miyakawa M, Sakuraya T, Sonomura T, Arakawa T. Icing after eccentric contraction-induced muscle damage perturbs the disappearance of necrotic muscle fibers and phenotypic dynamics of macrophages in mice. J Appl Physiol (1985). 2021 May 1;130(5):1410-1420. doi: 10.1152/japplphysiol.01069.2020. Epub 2021 Mar 25. PMID: 33764172.
Bleakley CM, Costello JT, Glasgow PD. Should athletes return to sport after applying ice? A systematic review of the effect of local cooling on functional performance. Sports Med. 2012 Jan 1;42(1):69-87. doi: 10.2165/11595970-000000000-00000. PMID: 22121908.
[14] Williams CM, Maher CG, Latimer J, McLachlan AJ, Hancock MJ, Day RO, Lin CW. Efficacy of paracetamol for acute low-back pain: a double-blind, randomised controlled trial. Lancet. 2014 Nov 1;384(9954):1586-96. doi: 10.1016/S0140-6736(14)60805-9. Epub 2014 Jul 23. PMID: 25064594.
[15] Enthoven WT, Roelofs PD, Deyo RA, van Tulder MW, Koes BW. Non-steroidal anti-inflammatory drugs for chronic low back pain. Cochrane Database Syst Rev. 2016 Feb 10;2(2):CD012087. doi: 10.1002/14651858.CD012087. PMID: 26863524; PMCID: PMC7104791.
[16] Williams CM, Maher CG, Latimer J, McLachlan AJ, Hancock MJ, Day RO, Lin CW. Efficacy of paracetamol for acute low-back pain: a double-blind, randomised controlled trial. Lancet. 2014 Nov 1;384(9954):1586-96. doi: 10.1016/S0140-6736(14)60805-9. Epub 2014 Jul 23. PMID: 25064594.
[17] Parisien M, Lima LV, Dagostino C, El-Hachem N, Drury GL, Grant AV, Huising J, Verma V, Meloto CB, Silva JR, Dutra GGS, Markova T, Dang H, Tessier PA, Slade GD, Nackley AG, Ghasemlou N, Mogil JS, Allegri M, Diatchenko L. Acute inflammatory response via neutrophil activation protects against the development of chronic pain. Sci Transl Med. 2022 May 11;14(644):eabj9954. doi: 10.1126/scitranslmed.abj9954. Epub 2022 May 11. PMID: 35544595.
[18] Friedman, B. W., Holden, L., Esses, D., Bijur, P. E., Choi, H. K., Solorzano, C., … & Gallagher, E. J. (2006). Parenteral corticosteroids for Emergency Department patients with non-radicular low back pain. The Journal of emergency medicine, 31(4), 365-370.
Eskin, B., Shih, R. D., Fiesseler, F. W., Walsh, B. W., Allegra, J. R., Silverman, M. E., … & Calello, D. P. (2014). Prednisone for emergency department low back pain: a randomized controlled trial. The Journal of emergency medicine, 47(1), 65-70.
[19] Gianola S, Bargeri S, Del Castillo G, Corbetta D, Turolla A, Andreano A, Moja L, Castellini G. Effectiveness of treatments for acute and subacute mechanical non-specific low back pain: a systematic review with network meta-analysis. Br J Sports Med. 2022 Jan;56(1):41-50. doi: 10.1136/bjsports-2020-103596. Epub 2021 Apr 13. PMID: 33849907; PMCID: PMC8685632.
Baroncini A, Maffulli N, Al-Zyoud H, Bell A, Sevic A, Migliorini F. Nonopioid pharmacological management of acute low back pain: A level I of evidence systematic review. J Orthop Res. 2023 Feb 22 [Epub ahead of print]. doi: 10.1002/jor.25508. PMID: 36811209
[20] Ari M, Alexander JT, Weyer G. Prescribing Opioids for Pain. JAMA. Published online April 24, 2023. doi:10.1001/jama.2023.6539
[21] Strumpf, M., Linstedt, U., Wiebalck, A., & Zenz, M. (2001). Medikamentöse Therapie bei Rückenschmerzen. Der Schmerz, 15(6), 453-460.
[22] Jones CMP, Day RO, Koes BW, Latimer J, Maher CG, McLachlan AJ, Billot L, Shan S, Lin CC; OPAL Investigators Coordinators. Opioid analgesia for acute low back pain and neck pain (the OPAL trial): a randomised placebo-controlled trial. Lancet. 2023 Jun 27:S0140-6736(23)00404-X. doi: 10.1016/S0140-6736(23)00404-X. Epub ahead of print. PMID: 37392748.
[23] van Hecke O, Torrance N, Smith BH. Chronic pain epidemiology and its clinical relevance. Br J Anaesth. 2013 Jul;111(1):13-8. doi: 10.1093/bja/aet123. PMID: 23794640.
[24] Stoicea N, Costa A, Periel L, Uribe A, Weaver T, Bergese SD. Current perspectives on the opioid crisis in the US healthcare system: A comprehensive literature review. Medicine (Baltimore). 2019 May;98(20):e15425. doi: 10.1097/MD.0000000000015425. PMID: 31096439; PMCID: PMC6531094.
[25] Ferreira G E, Abdel-Shaheed C, Underwood M, Finnerup N B, Day R O, McLachlan A et al. Efficacy, safety, and tolerability of antidepressants for pain in adults: overview of systematic reviews BMJ 2023; 380 :e072415 doi:10.1136/bmj-2022-072415
[26] Leaney AA, Lyttle JR, Segan J, Urquhart DM, Cicuttini FM, Chou L, Wluka AE. Antidepressants for hip and knee osteoarthritis. Cochrane Database of Systematic Reviews 2022, Issue 10. Art. No.: CD012157. DOI: 10.1002/14651858.CD012157.pub2. Accessed 09 April 2023.
[27] Wewege M A, Bagg M K, Jones M D, Ferraro M C, Cashin A G, Rizzo R R et al. Comparative effectiveness and safety of analgesic medicines for adults with acute non-specific low back pain: systematic review and network meta-analysis BMJ 2023; 380 :e072962 doi:10.1136/bmj-2022-072962
[28] Mudd E, Davidson SRE, Kamper SJ, Viana da Silva P, Gleadhill C, Hodder RK, Haskins R, Donald B, Williams CM; Healthy Lifestyle Program (HeLP) for Chronic Low Back Pain Trial working group. Healthy Lifestyle Care vs Guideline-Based Care for Low Back Pain: A Randomized Clinical Trial. JAMA Netw Open. 2025 Jan 2;8(1):e2453807. doi: 10.1001/jamanetworkopen.2024.53807. PMID: 39792385; PMCID: PMC11724347.
[29] Hayden JA, Ellis J, Ogilvie R, Malmivaara A, van Tulder MW. Exercise therapy for chronic low back pain. Cochrane Database Syst Rev. 2021 Sep 28;9(9):CD009790. doi: 10.1002/14651858.CD009790.pub2. PMID: 34580864; PMCID: PMC8477273.
[30] Hayden JA, Ellis J, Ogilvie R, Stewart SA, Bagg MK, Stanojevic S, Yamato TP, Saragiotto BT. Some types of exercise are more effective than others in people with chronic low back pain: a network meta-analysis. J Physiother. 2021 Oct;67(4):252-262. doi: 10.1016/j.jphys.2021.09.004. Epub 2021 Sep 16. PMID: 34538747.
[31] Furlan AD, Giraldo M, Baskwill A, Irvin E, Imamura M. Massage for low-back pain. Cochrane Database Syst Rev. 2015 Sep 1;2015(9):CD001929. doi: 10.1002/14651858.CD001929.pub3. PMID: 26329399; PMCID: PMC8734598.
[32] Frost H, Lamb SE, Doll HA, Carver PT, Stewart-Brown S. Randomised controlled trial of physiotherapy compared with advice for low back pain. BMJ. 2004 Sep 25;329(7468):708. doi: 10.1136/bmj.38216.868808.7C. Epub 2004 Sep 17. PMID: 15377573; PMCID: PMC518892.
[33] Pach D, Brinkhaus B, Roll S, Wegscheider K, Icke K, Willich SN, Witt CM. Efficacy of injections with Disci/Rhus toxicodendron compositum for chronic low back pain – a randomized placebo-controlled trial. PLOS one 2011; 6(11): e26166
Gmünder, R., & Kissling, R. (2002). Die Wirkung von klassischer Homöopathie im Vergleich mit standardisierter Physiotherapie bei der Behandlung von chronischen Kreuzschmerzen. Zeitschrift für Orthopädie und ihre Grenzgebiete, 140(05), 503-508.
[34] Molsberger, A. (2016). Akupunktur bei Rückenschmerzen. Rückenschmerzen und Nackenschmerzen: Interdisziplinäre Diagnostik und Therapie, Versorgungspfade, Patientenedukation, Begutachtung, Langzeitbetreuung, 351-357.
Madsen, M. V., Gøtzsche, P. C., & Hróbjartsson, A. (2009). Acupuncture treatment for pain: systematic review of randomised clinical trials with acupuncture, placebo acupuncture, and no acupuncture groups. Bmj, 338.
[35] Hancock M, Smith A, O’Sullivan P, Schütze R, Caneiro JP, Laird R, O’Sullivan K, Hartvigsen J, Campbell A, Wareham D, Chang R, Kent P. Cognitive functional therapy with or without movement sensor biofeedback versus usual care for chronic, disabling low back pain (RESTORE): 3-year follow-up of a randomised, controlled trial. Lancet Rheumatol. 2025 Aug 5:S2665-9913(25)00135-3. doi: 10.1016/S2665-9913(25)00135-3. Epub ahead of print. PMID: 40780241.
[36] Ho EK, Chen L, Simic M, Ashton-James CE, Comachio J, Wang DXM, Hayden JA, Ferreira ML, Ferreira PH. Psychological interventions for chronic, non-specific low back pain: systematic review with network meta-analysis. BMJ. 2022 Mar 30;376:e067718. doi: 10.1136/bmj-2021-067718. PMID: 35354560; PMCID: PMC8965745.
[37] Gibbs D, McGahan BG, Ropper AE, Xu DS. Back Pain: Differential Diagnosis and Management. Neurol Clin. 2023 Feb;41(1):61-76. doi: 10.1016/j.ncl.2022.07.002. Epub 2022 Oct 29. PMID: 36400559.